第五节 大肠癌
大肠癌是消化道常见的恶性肿瘤,分为结肠癌和直肠癌,好发部位依次为直肠、乙状结肠、盲肠、升结肠、降结肠和横结肠。
(一)病因病理
1.病因 大肠癌的病因虽未明确,但与相关的高危因素有关。已知过多的高脂肪、高蛋白使肠道中致癌物质增多,低纤维饮食使粪便通过肠道速度减慢,致癌物质与肠黏膜接触时间延长,增加致癌作用。癌前病变如家属性结肠息肉病、结肠腺瘤,与结肠癌发病有密切关系。溃疡性结肠炎、血吸虫病肉芽肿等结肠良性病变,与大肠癌发生也有较密切关系。遗传易感性与大肠癌的发病有关。
2.病理 根据肿瘤大体形态分为三类:肿块型,肿瘤向肠腔内生长,呈菜花状,恶性程度较低;浸润型,沿肠壁浸润,易引起肠腔狭窄和梗阻,分化程度低,转移较早;溃疡型,特点是向肠壁深层生长并向周围浸润,分化程度低,转移较早。组织学分类常见的有腺癌、黏液癌、未分化癌,其中腺癌最常见,黏液癌预后较腺癌差,未分化癌预后最差。
临床使用的Dukes病理分期,目的是了解肿瘤发展过程,指导拟定治疗方案及估计预后。①A期,指癌肿限于肠壁内,且无淋巴结转移;②B期,癌肿穿透肠壁,无淋巴结转移;③C期,癌肿穿透肠壁,且有淋巴结转移,其中淋巴结转移仅限于癌肿附近者为C1期,转移到系膜和系膜根部淋巴结者为C2期;④D期,已有淋巴广泛转移或肝、肺、骨等远处器官转移。
淋巴转移是最常见的播散方式。血行转移常引起肝转移,其次为肺、骨等。也可直接浸润到邻近器官。
(二)临床表现
1.结肠癌 最早出现的症状是排便习惯及粪便性状的改变,多表现为排便次数增加,腹泻、便秘、粪便中带脓血或黏液。常伴有定位不确切的持续性腹部隐痛。当癌肿较大时出现腹部肿块,若癌肿堵塞肠腔或压迫肠管,可引起慢性低位不完全性肠梗阻征象。晚期出现恶病质和转移症状。
结肠癌由于病理类型和部位的不同,临床表现也有区别。右半结肠肠腔较大,粪便稀薄,肿瘤以肿块型多见,故临床上以全身症状、贫血和腹部肿块等为主要表现。左半结肠肠腔较小,肿瘤多为浸润型,引起环状狭窄,左半结肠癌以肠梗阻、便秘、腹泻、便血等为主要表现。
2.直肠癌 早期直肠癌主要表现为排便习惯改变和便血,病人便意频繁、便前肛门下坠感、里急后重、排便不尽感等;待癌肿表面破溃继发感染时,大便表面带血及黏液,严重时出现脓血便。癌肿增大可使肠管狭窄,初时大便变形、变细。随着癌肿增大出现不完全性肠梗阻征象。
晚期癌肿侵犯膀胱,可有尿频、尿痛、血尿、排尿困难;癌肿侵及骶前神经时,出现骶尾部持续性剧烈疼痛。肝转移可引起肝大、黄疸、腹水等。
(三)辅助检查
1.大便潜血检查 为大肠癌的初筛手段,阳性者再作进一步检查。
2.直肠指检 是诊断直肠癌最重要且简便易行的方法。因直肠癌大多发生在直肠的中下段,75%以上的直肠癌可于肛门指检时触及。
3.内镜检查 包括直肠镜、乙状结肠镜或纤维结肠镜检查,在直视下观察病变的部位及形态,同时可取活组织进行病理检查。
4.影像学检查
(1)X线气钡双重造影检查:是结肠癌重要检查方法之一,能发现较小的结肠病变。
(2)腔内B超检查:用腔内探头可检测癌肿浸润肠壁的深度及有无侵犯邻近脏器。
(3)CT检查:了解直肠癌盆腔内扩散情况,及有无肝转移。
5.血清癌胚抗原(CEA) 测定主要用于预测直肠癌的预后和监测复发。
(四)治疗原则
以手术切除为主,配合放疗、化疗的综合疗法。手术方法包括根治性手术和姑息性手术两种。结肠癌根治术常用术式有:右半结肠切除术、左半结肠切除术、横结肠切除术。直肠癌根治性手术方法常用的有:①癌肿距齿状线5cm以上者,经腹切除乙状结肠和直肠大部分,作乙状结肠和直肠吻合,保留正常肛门,称经腹直肠癌切除术(即Dixon手术);②腹膜返折以下的直肠癌,常采用经腹会阴联合直肠癌根治术(即Miles手术),切除乙状结肠、全部直肠、肛管及肛门周围5cm直径的皮肤及全部肛门括约肌,于左下腹行永久性乙状结肠或结肠造瘘。姑息性手术适用于不能根治的晚期病例,包括短路手术或结肠造瘘术等,以缓解症状、延长病人生存时间。
(五)护理措施
1.术前护理
(1)一般护理:给予高蛋白、高热量、高维生素、易于消化的少渣饮食,对有不全肠梗阻病人,给予流质饮食,静脉补液,纠正体液失衡和补充营养。必要时少量多次输入新鲜血,以增强手术耐受力。
(2)肠道准备:包括控制饮食、使用肠道抗菌药物和清洁肠道。目的是避免术中污染腹腔,减少切口感染和吻合口瘘。
传统的肠道准备法:①控制饮食:术前2~3天流质饮食,术前1日禁食,以减少粪便的产生,有利于清洁肠道;②使用药物:术前3天口服新霉素或卡那霉素;由于肠道菌群被抑制,影响了维生素K的合成与吸收,故同时给予口服维生素K;③清洁肠道:术前3天,每晚用番泻叶10g开水冲泡饮服,口服泻剂硫酸镁15~20g,术前2日晚用肥皂水灌肠,术前1日晚清洁灌肠。
现在清洁肠道采用全肠道灌洗法:于术前12~14小时开始服用37℃左右等渗平衡电解质溶液,产生容量性腹泻,达到清洁肠道的目的,总灌洗量不少于6000ml。也可采用口服5%~10%甘露醇,使病人有效腹泻,达到清洁肠道的作用,因为甘露醇在肠道内被细菌酵解,可产生易引起爆炸的气体,所以手术中禁用电刀。以上二法对体弱、心、肾等重要脏器功能障碍和肠梗阻者不宜选用。
(3)心理护理:关心和安慰病人,有计划地向病人介绍手术治疗的目的、手术方式及结肠造口术的知识;介绍治疗成功的病例,增强病人战胜疾病的信心。
(4)术日晨放置胃管和留置导尿管,如癌肿侵及女病人的阴道后壁,术前3日每晚应冲洗阴道。
2.术后护理
(1)一般护理:待病人麻醉清醒、生命体征平稳后,改为半卧位。禁饮食,静脉输液补充营养,维持体液平衡。2~3日后肛门排气或造口开放后,拔出胃管,始进流质,1周后改为少渣饮食,2周左右方可进普食。
(2)病情观察:密切观察生命体征,观察腹腔引流液的性状和量,同时观察腹部和会阴部伤口敷料有无渗液、渗血;观察造瘘口处肠黏膜的血运情况,如发现异常时应及时报告医生并协助处理。
(3)引流管和切口护理:保持腹腔及骶前引流管通畅,防止引流管堵塞,观察引流液的量和性质。骶前引流管在术后1周可逐渐拔除,拔管后要填塞纱条,防止伤口封闭形成死腔。
(4)留置导尿管的护理:导尿管约放置2周,每日2次进行尿道口护理,术后5~7天起开始钳夹导尿管,每4~6小时开放1次,训练膀胱收缩功能。
(5)结肠造口(人工肛门)护理:
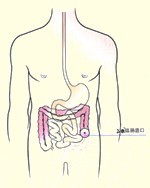
1)观察造口情况:开放造口前用凡士林或生理盐水纱布外敷结肠造口,敷料浸湿后应及时更换。观察造口肠段的血液循环和张力情况,若发现有出血、坏死和回缩等异常,应及时报告医生并协助处理。
2)保护腹部切口:人工肛门于术后2~3日肠蠕动恢复后开放,为防止流出稀薄的粪便污染腹部切口,取左侧卧位,并用塑料薄膜将腹部切口与造瘘口隔开。
3)保护造口周围皮肤:经常清洗消毒造口周围皮肤,并以复方氧化锌软膏涂抹周围皮肤,以免浸渍糜烂。造口每次排便后,以凡士林纱布覆盖外翻的肠黏膜,外盖厚敷料保护。
4)正确使用人工肛门袋:根据造口大小选择合适造口袋3~4个备用,造口袋内充满1/3排泄物,应更换造口袋。人工肛门袋不宜长期持续使用,以防造瘘口黏膜及周围皮肤糜烂。
5)并发症的预防:①造口狭窄:为预防造口狭窄,待造口处拆线后每日进行肛门、扩张1次,同时观察病人有无恶心、呕吐、腹痛、腹胀、停止排气排便等肠梗阻症状。②切口感染:保持切口周围清洁干燥,及时应用抗生素,会阴部切口于术后4~7天开始给予1:5000的高锰酸钾溶液坐浴,每天2次,以促进局部伤口愈合。③吻合口瘘:注意观察有无吻合口瘘的表现,术后7~10天不可灌肠,以免影响吻合口愈合。
3.健康指导
(1)预防大肠癌的知识:摄入低脂肪、适量蛋白及富含纤维素食物的均衡饮食;不吃发霉变质的食物,少吃腌、熏、烧烤和油煎炸的食品,多吃新鲜蔬菜;防治慢性肠道疾病,如肠息肉、慢性结肠炎等;高危人群应定期行内镜检查,以便早期发现,早期诊断,早期治疗。
(2)教会病人自我护理人工肛门:介绍造口护理方法和护理用品。指导病人每1~2周扩张造口1次,持续3个月,以防人工肛门狭窄。训练病人每日定时结肠灌洗,可以训练有规则的肠蠕动,养成定时排便习惯。
(3)术后1~3个月勿参加重体力劳动,适当掌握活动强度。
(4)坚持术后化疗,3~6月门诊复查一次。

 湘公网安备 43012102000043号
湘公网安备 43012102000043号